УДАРИМ КАРАНТИНОМ ПО ВИРУСУ
 |
|
Старший лейтенант полиции |
 |
|
Старший лейтенант полиции |
 В настоящее время осложнилась эпидемиологическая ситуация в Китайской Народной Республике (КНР), связанная с регистрацией случаев внебольничных пневмоний, вызванных новым вариантом коронавирусов (2019-nCoV).
В настоящее время осложнилась эпидемиологическая ситуация в Китайской Народной Республике (КНР), связанная с регистрацией случаев внебольничных пневмоний, вызванных новым вариантом коронавирусов (2019-nCoV).
 ФКУЗ «МСЧ МВД России по г. Москве» информирует о начале прививочной кампании против гриппа для сотрудников столичной полиции.
ФКУЗ «МСЧ МВД России по г. Москве» информирует о начале прививочной кампании против гриппа для сотрудников столичной полиции.
 Грипп — это высококонтагиозная вирусная инфекция, распространённая повсеместно. Характерные клинические проявления гриппа: внезапное острое начало заболевания, сопровождающееся резким повышением температуры тела (38—40°С), ознобом, головной болью, болью в мышцах, общей слабостью, кашлем. Болезнь может протекать легко, однако могут наблюдаться тяжёлые формы течения вплоть до смертельных исходов.
Грипп — это высококонтагиозная вирусная инфекция, распространённая повсеместно. Характерные клинические проявления гриппа: внезапное острое начало заболевания, сопровождающееся резким повышением температуры тела (38—40°С), ознобом, головной болью, болью в мышцах, общей слабостью, кашлем. Болезнь может протекать легко, однако могут наблюдаться тяжёлые формы течения вплоть до смертельных исходов.
 |
|
Корпус санатория |
В любое время года является приятным и полезным для здоровья пребывание отдыхающих в санатории «Неринга», расположенном в городе Зеленоградске Калининградской области. А ещё оно — познавательное, потому что открывает широкие возможности познакомиться с историей и достопримечательностями самого западного региона нашей страны.
 По информации Европейского регионального бюро ВОЗ, за период с января по декабрь 2018 года (данные получены из стран по состоянию на 1 февраля 2019 года) корью заразились 82 596 человек в 47 из 53 стран региона. В 72-х случаях заболевание закончилось летально.
По информации Европейского регионального бюро ВОЗ, за период с января по декабрь 2018 года (данные получены из стран по состоянию на 1 февраля 2019 года) корью заразились 82 596 человек в 47 из 53 стран региона. В 72-х случаях заболевание закончилось летально.
 За последнее десятилетие сформировались устойчивые негативные тенденции в состоянии здоровья детей — рост распространённости факторов риска, увеличение хронических заболеваний.
За последнее десятилетие сформировались устойчивые негативные тенденции в состоянии здоровья детей — рост распространённости факторов риска, увеличение хронических заболеваний.
 Поговорим о профилактике гриппа и ОРВИ.
Поговорим о профилактике гриппа и ОРВИ.
Сотрудники поликлиники № 3 ФКУЗ «МСЧ МВД России по г. Москве» поздравляют своих коллег-юбиляров:
 Начальник Военно-врачебной комиссии ФКУЗ «МСЧ России по г. Москве» полковник внутренней службы Ирина КУЗНЕЦОВА рассказала о качестве проведения военно-врачебной комиссии и о требованиях к состоянию здоровья для абитуриентов, поступающих в учебные заведения МВД.
Начальник Военно-врачебной комиссии ФКУЗ «МСЧ России по г. Москве» полковник внутренней службы Ирина КУЗНЕЦОВА рассказала о качестве проведения военно-врачебной комиссии и о требованиях к состоянию здоровья для абитуриентов, поступающих в учебные заведения МВД. В ноябрьские, урожайные на праздники дни, коллектив Поликлиники № 3 ФКУЗ «МСЧ МВД России по городу Москве» чествует своих наставников, несколько десятилетий, создававших позитивный микроклимат в ведомственном медицинском учреждении.
В ноябрьские, урожайные на праздники дни, коллектив Поликлиники № 3 ФКУЗ «МСЧ МВД России по городу Москве» чествует своих наставников, несколько десятилетий, создававших позитивный микроклимат в ведомственном медицинском учреждении. Москвич, окончил санитарно-гигиенический факультет Первого Московского государственного медицинского института имени И.М. Сеченова. Был приглашён на работу в Центральную санитарно-эпидемиологическую станцию МПС СССР. Пять лет проработал под непосредственным руководством Геннадия Григорьевича Онищенко. Имеет большой практический опыт.
Москвич, окончил санитарно-гигиенический факультет Первого Московского государственного медицинского института имени И.М. Сеченова. Был приглашён на работу в Центральную санитарно-эпидемиологическую станцию МПС СССР. Пять лет проработал под непосредственным руководством Геннадия Григорьевича Онищенко. Имеет большой практический опыт.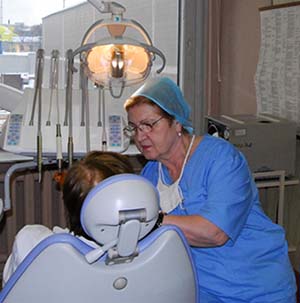 Во всякой профессии всегда есть люди случайные, попавшие на эту работу или по недоразумению, или по стечению обстоятельств. И есть те, для кого профессия — это смысл жизни. Врачстоматолог Нина Григорьевна Селезнёва однозначно относится ко второй группе: 57 лет и 3 месяца — таков безупречный беспрерывный медицинский стаж доктора Селезнёвой, из них 37 лет в поликлинике ГУВД Москвы. 7 октября заслуженному врачу Российской Федерации, медикуветерану исполняется 80 лет.
Во всякой профессии всегда есть люди случайные, попавшие на эту работу или по недоразумению, или по стечению обстоятельств. И есть те, для кого профессия — это смысл жизни. Врачстоматолог Нина Григорьевна Селезнёва однозначно относится ко второй группе: 57 лет и 3 месяца — таков безупречный беспрерывный медицинский стаж доктора Селезнёвой, из них 37 лет в поликлинике ГУВД Москвы. 7 октября заслуженному врачу Российской Федерации, медикуветерану исполняется 80 лет. Закончился летний сезон, но по-прежнему тепло встречают отдыхающих в Центре восстановительной медицины и реабилитации «Берёзовая роща», который входит в структуру ФКУЗ «МСЧ МВД России по г. Москве».
Закончился летний сезон, но по-прежнему тепло встречают отдыхающих в Центре восстановительной медицины и реабилитации «Берёзовая роща», который входит в структуру ФКУЗ «МСЧ МВД России по г. Москве». Грипп — это инфекционное заболевание, заболеть может любой человек. Возбудителем гриппа является вирус, который
Грипп — это инфекционное заболевание, заболеть может любой человек. Возбудителем гриппа является вирус, который Газета зарегистрирована:
Управлением Федеральной службы
по надзору в сфере связи, информационных технологий
и массовых коммуникаций по Центральному федеральному округу
(Управлением Роскомнадзора по ЦФО).
Регистрационное свидетельство
ПИ № ТУ50-01875 от 19 декабря 2013 г.
Тираж 20000
Учредитель:
Главное управление
МВД России по г. Москве
Мнение редакции может не совпадать с мнением авторов публикаций. Авторы несут ответственность за достоверность информации и точность приводимых фактических данных.
Редакция знакомится с письмами читателей, оставляя за собой право не вступать с ними в переписку.
Все материалы, фотографии, рисунки, публикуемые в газете «Петровка, 38», могут быть воспроизведены в любой форме только с согласия редакции. Распространяется бесплатно.